Esant šiai būklei, būdingi akivaizdžios hipotirozės simptomai yra menki arba jų visai nėra: padidėjus TSH kiekiui, skydliaukės hormonų koncentracija išlieka normali.
Dažniausia subklinikinės hipotirozės priežastis yra Hashimoto tiroiditas.
Skydliaukė: pagrindiniai dalykai
Prieš nustatant subklinikinės hipotirozės ypatybes, būtina trumpai prisiminti kai kurias su skydliauke susijusias sąvokas:
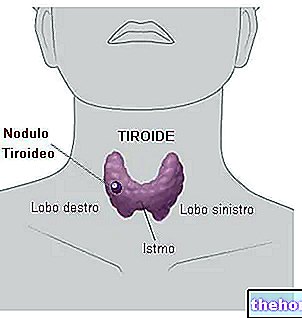
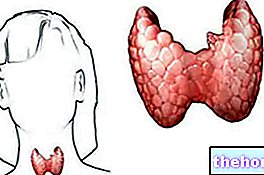
- Skydliaukė yra maža endokrininė liauka, esanti priekinėje kaklo srityje, prieš gerklą ir trachėją.Pagrindiniai jo gaminami hormonai - tiroksinas (T4) ir trijodtironinas (T3) - kontroliuoja medžiagų apykaitos veiklą ir yra atsakingi už tinkamą daugumos organizmo ląstelių funkcionavimą.
- Tiksliau, skydliaukės hormonai signalizuoja, kaip greitai turi veikti kūnas ir kaip jis turi naudoti maistą bei chemines medžiagas energijai gaminti ir tinkamai atlikti savo funkcijas. Negana to: skydliaukė įsikiša į daugelio audinių augimo ir vystymosi procesus. Ir stimuliuoja ląstelių veiklai, visų pirma optimizuojant širdies ir kraujagyslių bei nervų sistemos funkcijas.
- Skydliaukės hormonų gamyba įjungiama ir išjungiama per grįžtamojo ryšio sistemą. Tarp įvairių veiksnių, susijusių su šiuo mechanizmu, skydliaukę stimuliuojantis hormonas (TSH) yra atsakingas už tai, kad skydliaukės hormonų koncentracija kraujyje būtų stabili.
Aš esu pavyzdys:
- Hashimoto tiroiditas (pagrindinė subklinikinės hipotirozės priežastis);
- Basedow-Graves liga.
Kitos subklinikinės hipotirozės priežastys gali būti:
- Ankstesnis ūminis uždegimas;
- Jodo trūkumas (dietinis: dieta, kurioje trūksta jodo arba daug maisto produktų, vadinamų „gozzigeni“, kurie trukdo jo įsisavinimui; endeminis: ilgas buvimas jodo trūkumo geografinėse vietovėse, ypač kalnuotose ir toli nuo jūros);
- Yatrogeninis, ypač:
- Ankstesnė abliacinė terapija radioaktyviuoju jodu;
- Skydliaukės pašalinimo operacija (tiroidektomija);
- Vaistai (amiodaronas, ličio, jodo turinčios radiologinės kontrastinės medžiagos ir kt.);
- Nepakankama pakaitinė terapija;
- Galvos ir kaklo išorinė spindulinė terapija (skiriama, pavyzdžiui, esant gerklų karcinomai, Hodžkino limfomai, leukemijai, intrakranijiniams navikams ir kt.).
Subklinikinė hipotirozė taip pat gali pasireikšti idiopatine forma (ty dėl nenustatytų priežasčių).
Kam labiausiai gresia pavojus
Subklinikinė hipotirozė yra gana dažna (paplitimas yra 4–10% bendros populiacijos).
Sąlyga daugiausia paveikia amžių ir moterų lytį („kritiniai“ skydliaukės funkcijos laikotarpiai yra nėštumas ir menopauzė).
Subklinikinė hipotirozė ypač būdinga tiems, kuriems yra Hashimoto tiroiditas.
Labiausiai linkę vystytis subklinikinei hipotirozei yra šie asmenys:
- Dauno sindromo pacientai;
- Moterys po gimdymo (per 6 mėnesius);
- Menopauzės moterys;
- Senyvi pacientai;
- Pacientams, sergantiems 1 tipo cukriniu diabetu;
- Pacientams, sergantiems širdies nepakankamumu;
- Pacientai, kurių šeimoje yra skydliaukės liga;
- Pacientai, sergantys kitomis autoimuninėmis ligomis.
Reikėtų prisiminti, kad subklinikinė hipotirozė yra būklė, kai skydliaukės funkcijos pakitimas yra lengvas ar vidutinio sunkumo. Tačiau, jei į tai neatsižvelgiama, disfunkcija gali išsivystyti iki visiško hipotirozės (cirkuliuojančio TSH lygis yra padidėjęs, o skydliaukės hormonų reikšmės yra žemiau įprastų ribų, todėl jų nepakanka eutiroidizmui palaikyti).
Subklinikinė hipotirozė: pagrindiniai simptomai
Subklinikinės hipotirozės apraiškos gali būti subtilios arba lengvos.
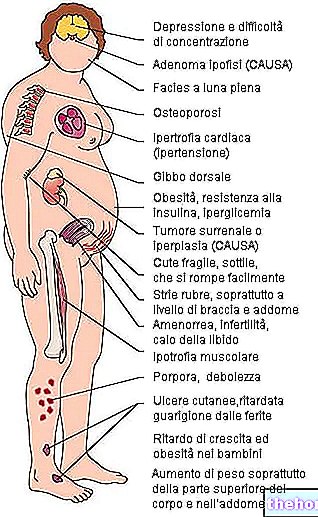
Simptomai paprastai atsiranda po ilgo subklinikinio kurso ir gali apimti:
- Raumenų silpnumas
- Astenija;
- Dienos mieguistumas;
- Šalčio netoleravimas;
- Sunkumas susikaupti
- Užkimimas;
- Sausa ir šiurkšti oda;
- Akių vokų edema;
- Atminties praradimas
- Vidurių užkietėjimas.
Daugeliu atvejų subklinikinė hipotirozė išlieka stabili kelerius metus ir kartais gali išnykti.
Subklinikinės hipotirozės išsivystymo į atvirą formą rizika yra didesnė senyviems pacientams ir tiems, kurių antikūnų prieš skydliaukę koncentracija yra didelė (šis parametras rodo autoimunines ligas).
Problemos, susijusios su subklinikine hipotiroze
Pastaraisiais metais keli moksliniai tyrimai subklinikinę hipotirozę siejo su įvairiomis klinikinėmis sąlygomis.
Be galimo disfunkcijos progresavimo iki visiško hipotirozės, gali būti:
- Mažo tankio lipoproteinų lygio padidėjimas;
- Padidėjusi širdies ir kraujagyslių rizika;
- Pažinimo sutrikimas (vyresnio amžiaus pacientams);
- Nerimas ir depresija.
Be to, pacientams, sergantiems subklinikine hipotiroze, yra didesnė tikimybė:
- Hipercholesterolemija (bendrojo cholesterolio kiekio padidėjimas);
- Aterosklerozė;
- Dislipidemija;
- Vainikinių arterijų liga;
- Periferinių arterijų liga.
Subklinikinės hipotirozės diagnozę galima nustatyti remiantis:
- Kruopšti paciento istorija;
- Lengvos skydliaukės funkcijos sutrikimo simptomų ir požymių buvimas;
- TSH, laisvo T4 (FT4) ir laisvo T3 (FT3) koncentracijos serume matavimas atlikus paprastą kraujo mėginį.
Subklinikinei hipotirozei būdingas padidėjęs TSH (skydliaukę stimuliuojančio hormono) kiekis serume, susijęs su normaliu laisvųjų skydliaukės hormonų (FT3 ir FT4) kiekiu, du kartus mažiausiai 2-3 mėnesius.
Antikūnų prieš tiroglobuliną (Ab anti-TG) ir antitiroperoksidazės antikūnų (Ab anti-TPO) aptikimas kraujyje leidžia nustatyti autoimuninę subklinikinės hipotirozės etiologiją ir galimybę pradėti pakaitinę terapiją L-tiroksinu (L- T4).
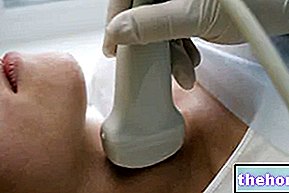
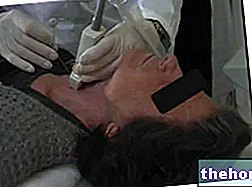
Skydliaukės ultragarsas, scintigrafija ir smulkios adatos aspiracija yra naudingas klinikinio atvejo įvertinimas, nes jie suteikia informacijos apie skydliaukės morfologiją ir funkcinius pajėgumus.

Kokie tyrimai reikalingi subklinikinei hipotirozei?
Kraujo tyrimai, naudingi diagnozuojant subklinikinę hipotirozę, yra šie:
- TSH, FT3 ir FT4 dozavimas (laisva T4 forma);
- Stimulo testas su TRH (tirotropiną atpalaiduojančiu hormonu);
- Anti-tiroperoksidazės antikūnų (Ab anti-TPO) ir anti-tiroglobulino (Ab anti-TG) dozavimas;
- Bendra cholesterolio, DTL, MTL ir trigliceridų dozė.
Esant subklinikinei hipotirozei, cirkuliuojančio skydliaukės hormono kiekis paprastai būna normalus ir susijęs su padidėjusia TSH koncentracija serume. Antikūnų prieš skydliaukę dozė leidžia mums nustatyti, ar yra antikūnų, atsakingų už dažniausiai pasitaikančią hipotirozės formą. autoimuninis.
Ką daryti, kai padidėjęs TSH?
Pirmas dalykas, kurį reikia padaryti, yra kartoti TSH dozę po 2 ar 12 savaičių, kad būtų išvengta laikinos anomalijos. FT4 įvertinimas yra naudingas nustatant subklinikinės hipotirozės būklę ir leidžia įvertinti sunkumo laipsnį.
Subklinikinė hipotirozė prieš laikiną TSH padidėjimą
TSH dozė yra jautriausi laboratoriniai duomenys, skirti diagnozuoti subklinikinę hipotirozę. Tačiau reikia manyti, kad kai kurios fiziologinės ar patologinės situacijos gali laikinai padidinti TSH sekreciją.
Šio reiškinio priežastys yra miego sutrikimai, paros ritmo sutrikimai (pvz., Naktinis darbas), toksiškų medžiagų (pesticidų, pramoninių chemikalų ir kt.) Poveikis, kai kurios tiroidito formos (poūmis ar pogimdyminis), antitiroidiniai vaistai arba TSH sekrecijos slopinimas. (gliukokortikoidai, dopaminas ir kt.), didelės operacijos, sunkios traumos, infekcijos ir nepakankama mityba.
pagrįstas skydliaukės hormonu (pakaitinė terapija L-tiroksinu, L-T4; pvz., levotiroksinu), iš pradžių mažomis dozėmis. Gydymo tikslas - atkurti eutiroidizmo būklę.
Prieš pradėdamas bet kokią pakaitinę L-tiroksino terapiją, gydytojas turi per trumpą laiką (maždaug 3–6 mėnesius) stebėti disfunkciją ir patvirtinti TSH padidėjimą (tai gali būti dėl laikino sutrikimo).
Jei L-tiroksino nevartojama (dėl to, kad pacientas nesilaiko terapinio protokolo) arba jo nepakanka, susidaro hipotirozės būklė. Dėl šios priežasties, vartodamas vaistą, pacientas, sergantis subklinikine hipotiroze, turi būti reguliariai stebimas, kad būtų galima patikrinti gydymo poveikį.
Subklinikinė hipotirozė: stebėjimo schema
- Pirmą kartą nustatę padidėjusį TSH ir normalius skydliaukės hormonus, po 2-3 mėnesių kraujyje išmatuokite TSH, FT4 ir antitiroperoksidazės antikūnų (Ab anti-TPO) dozę.
- Jei TSH yra normalus, daugiau tyrimų neatlikite;
- Jei TSH yra didelis (t. Y. Subklinikinė hipotirozė yra nuolatinė):
- Atlikti skydliaukės ultragarsinį tyrimą;
- Kas 6 mėnesius įvertinkite skydliaukės funkciją (TSH ir FT4); po 2 metų šis patikrinimas gali būti kasmetinis.
Apskritai, skydliaukės funkcija turėtų būti įvertinta nėščioms moterims, toms, kurioms pasireiškia hipotirozės simptomai, arba atliekant kitus kraujo chemijos tyrimus.
Subklinikinės hipotirozės gydymas: taip ar ne?
Net ir šiandien subklinikinės hipotirozės gydymas ar ne yra ginčytinas įvairiose gairėse.
Paprastai pakeičiamoji skydliaukės hormonų terapija prasideda, kai TSH vertės yra didesnės nei 10 µU / ml. Kita vertus, kai koncentracija yra mažesnė nei 10 µU / ml, linkę išnaudoti didesnę TSH stimuliaciją skydliaukėje, todėl tai vis tiek užtikrina normalią skydliaukės hormonų gamybą. Lėtinio autoimuninio tiroidito ar mazgelinės skydliaukės ligos atveju gydymą galima pradėti nuo 4 iki 10 µU / ml TSH.
Vienintelė sąlyga, kai subklinikinės hipotirozės gydymas visada nurodomas suaugusiesiems, yra nėštumas, kad būtų išvengta disfunkcijos poveikio nėštumui ir vaisiaus vystymuisi. Gydytojas gali apsvarstyti galimybę pradėti gydymą, jei yra klinikinių simptomų arba kartu egzistuojančios hiperlipidemijos ir širdies nepakankamumo atvejis.